El fallo ovárico prematuro (POI, por sus siglas en inglés) es una dura realidad a la que se enfrentan, aproximadamente, 1 de cada 100 mujeres menores de 40 años en nuestro país. Este cese prematuro de actividad de los ovarios priva a las mujeres de poder quedarse embarazadas con sus propios óvulos, con lo que tendrían que recurrir a la ovodonación para poder gestar un bebé.
“A nivel reproductivo, este cese de actividad prematuro de los ovarios es uno de los peores escenarios que podemos encontrar. Este perfil de pacientes ni siquiera menstrúa. Conscientes de esto, hemos realizado un extenso trabajo de investigación. Así, podemos ofrecer a estas mujeres la técnica 4-step ASCOT. Se trata de un proceso de activación ovárica que podría suponer una solución viable para muchas de ellas, otorgándoles la posibilidad de gestar con sus propios óvulos”, explica la Dra. Sonia Herraiz, investigadora de la Fundación IVI-IIS La Fe. La doctora también es la autora del estudio “Stem cell secreted factor therapy regenerates the ovarian niche and rescues folicles”, publicado recientemente en la prestigiosa revista científica American Journal of Obstetrics and Gynecology.
IVI busca 42 pacientes para un nuevo ensayo
Desde IVI vamos a realizar un nuevo ensayo, con 42 pacientes que quieran participar de forma voluntaria. Buscamos mujeres menores de 39 años, con fallo ovárico prematuro sin causa aparente, que posteriormente podrán optar a la maternidad con sus propios gametos. El equipo investigador será el encargado de valorar que cada paciente sea idónea para participar en el estudio, en base a unos criterios establecidos. Además, las pacientes tienen que tener disponibilidad para desplazarse a Valencia, ya que será en esta clínica IVI donde se realicen los primeros pasos del estudio.
Una vez realizada la técnica del 4-step ASCOT, las pacientes continuarán con un seguimiento durante los 6 meses posteriores. Cada dos semanas deberán realizarse una analítica y una ecografía. Durante este periodo se comprobará, en primer lugar, si se recupera la menstruación. Se estudiará también si bajan los niveles de FSH y si sube la hormona antimülleriana (AMH). Y, lo más importante, se observará si comienzan a aparecer folículos antrales.
“En el momento aparezcan, les realizaremos a las pacientes una estimulación. Intentaremos recoger estos folículos que, de otra manera, no se podrían recuperar. Para estas pacientes, esta podría suponer la única opción de ser madres con sus propios ovocitos”, explica la doctora Sonia Herraiz.
Durante los seis meses de desarrollo de la técnica de 4-step ASCOT, si aparecen folículos y tras comprobar la evolución de la paciente, se procederá a realizar un tratamiento de fecundación in vitro (FIV) con los propios óvulos, como de manera habitual.
Las mujeres que cumplan los criterios y estén interesadas, pueden rellenar el formulario para apuntarse al ensayo de IVI para realizar el 4-step ASCOT. Se estudiará cada caso para comprobar si pueden participar en el estudio.
En qué consiste la técnica del 4-step ASCOT
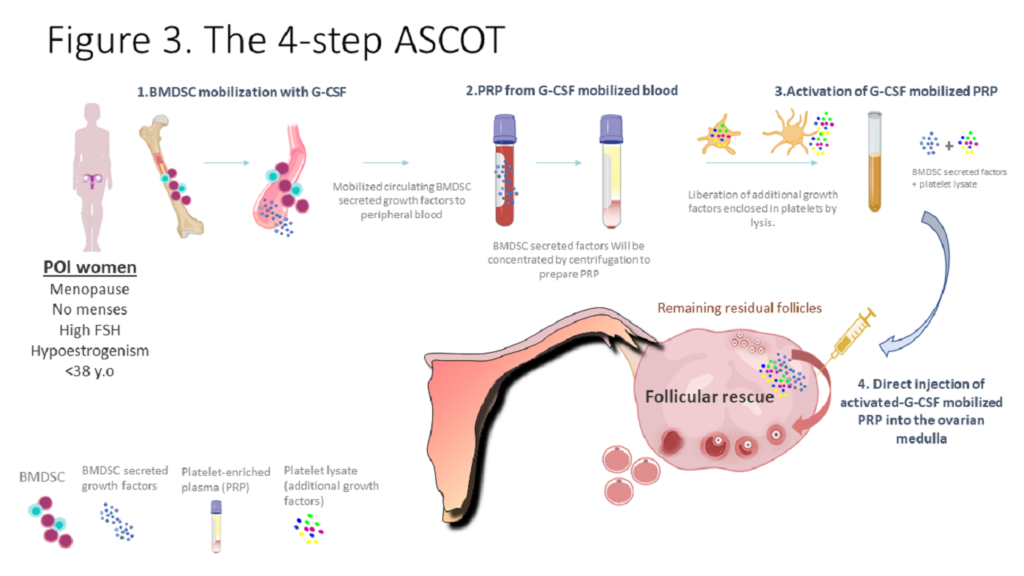
Esta técnica tiene un trabajo previo con células madre que, en el caso del ovario, segregan unos factores de crecimiento que estimulan a las células del ovario para crecer y desarrollarse. A esto hay que sumarle el PRP (plasma rico en plaquetas). Consiste en concentrar las plaquetas, ya que presentan unos factores de crecimiento diferentes. Así, la técnica del 4-step ASCOT une las dos tecnologías, en un proceso dividido en 4 pasos:
- Movilización de células madre durante 5 días, mediante un procedimiento estándar –similar al de las donaciones de médula ósea o células madre–. Esto se realiza mediante inyecciones diarias subcutáneas de GCSF (Granulocyte colony-stimulating factor). El objetivo de este primer paso es enriquecer la sangre en células madre y en los factores que estas segregan, es decir, los factores positivos de crecimiento.
- Preparación del PRP. En este segundo paso es necesario que la paciente acuda a la clínica para realizarle una extracción de sangre. Esta sangre se centrifuga para preparar el PRP que, previamente, está enriquecido en factores segregados por las células madre.
- Activación del PRP, mediante la rotura de las plaquetas, para que los factores salgan.
- Inyección directa en el ovario del PRP, en una intervención similar a la punción ovárica. Este último paso consiste en inyectar el concentrado rico en factores de crecimiento en diferentes puntos del ovario.
“Este procedimiento se basa en la combinación de dos técnicas que ya han mostrado efectos positivos sobre el ovario. Además, siempre es autólogo –con la propia sangre de la paciente–, con lo que se evitan todos los posibles problemas de compatibilidad que puedan surgir. Hay una parte interna, que es la movilización de las células madre, que sucede dentro de la propia paciente. Y una parte externa, que es la extracción de la sangre previamente enriquecida, su centrifugación y activación en PRP, para liberar los factores de crecimiento adicionales que contienen las plaquetas. El último paso es la inyección del PRP en los ovarios de la paciente”, explica la Dra. Herraiz.
Después de realizar este proceso, la paciente podría iniciar un tratamiento de fecundación in vitro (FIV) para poder ser madre con sus propios óvulos.
La firma sanguínea y cómo desafiar a la vejez
La composición del plasma de las pacientes es diferente antes de iniciar la movilización y después de la misma, pues ya se ha descrito previamente que se cuenta con una firma sanguínea.
“Cuando eres joven, tu sangre es rica en factores de crecimiento y cosas positivas, pero según envejeces, la concentración de estos factores de crecimiento va bajando y empiezan a aumentar todas las moléculas inflamatorias y asociadas a determinadas enfermedades, motivo por el que nos hacemos viejos. La intención del presente estudio es reactivar la función ovárica a través de la inyección de los factores de crecimiento en pacientes que están sufriendo un fallo ovárico antes de lo esperable según su edad biológica”, añade la doctora Sonia Herraiz.
Células madre: de médula ósea vs de cordón umbilical
El estudio al que se ha hecho referencia previamente –Stem cell secreted factor therapy regenerates the ovarian niche and rescues folicles– comparó los resultados sobre el ovario de los factores segregados, tanto de células madre de médula ósea como de cordón umbilical. Después de un profundo estudio, se confirmó que los resultados son mejores, en algunos puntos, con células madre de médula ósea.
“Esto, a nivel clínico, presenta la ventaja de que, al final, siempre vamos a trabajar con sangre autóloga. No tenemos la necesidad de acudir a un banco de sangre de cordón, pruebas de RH, etc., lo cual facilita mucho el proceso”, concluye la Dra. Herraiz.




2 comentarios
Hola, buen día:
Quisiera saber si aún están aceptando pacientes para apuntarse al ensayo de IVI para realizar el 4-step ASCOT.
Mi medico me entregó esta información, pero veo que este documento es de marzo.
Por favor sus comentarios, soy de Chile pero podría ver la posibilidad de viajar, si ustedes me indican que si.
De antemano, gracias.
De momento, estamos trabajando ya con las primeras candidatas. En breve, volveremos a abrir el plazo para buscar más cadidatas